Приобретенный кожный меланоцитоз щеки
Приобретенный кожный меланоцитоз щеки
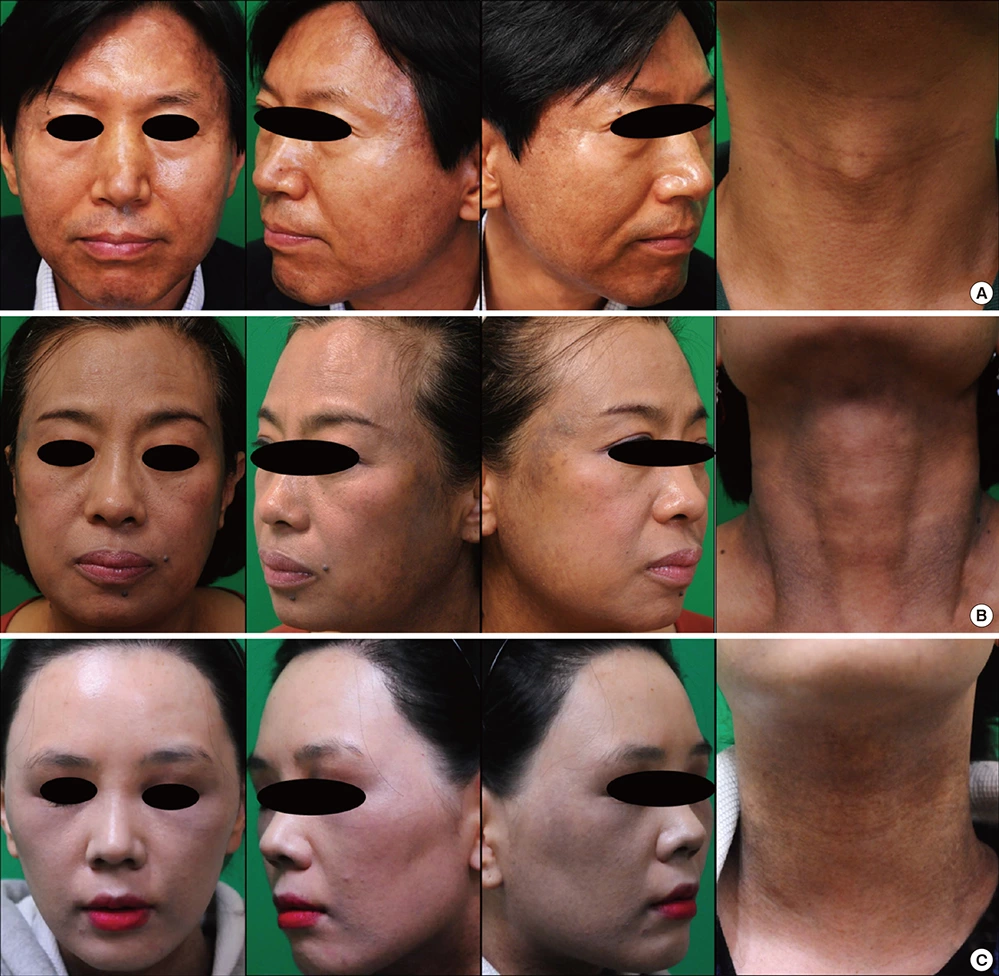
Рис. 1. Клинические фотографии. Пигментация была выражена на боковой поверхности лица, периоральной области и шее. ( A ) M/51 Коричневатое пятно с крапинками, развившееся на лице и шее 6 месяцев назад. ( B ) F/55 Серовато-серое пятно, развившееся в течение 12 месяцев на боковой поверхности лица и шеи. ( C ) F/33 Серое пятно, медленно развившееся в течение 5 лет.
Приобретенный дермальный меланоцитоз щек также известен как приобретенный невус Ота , приобретенный двусторонний невус Ота-подобных пятен , приобретенный лицевой дермальный меланоцитоз и приобретенный локализованный лицевой дермальный меланоцитоз . Впервые он был описан Хо в 1984 году и также называется невусом Хой . Главной особенностью является симметричное распределение черно-серой макулярной пигментации на щеке. Ранее он считался вариантом невуса Ота , но теперь считается отдельным заболеванием. Это состояние чаще встречается у женщин, при этом зарегистрированное соотношение мужчин и женщин составляет 1:12,8-17,7. Средний возраст начала заболевания составляет 30 лет (от 6 до 54 лет), при этом 89% случаев имеют тип кожи IV по Фицпатрику, а остальные — типы II и III.
I. Этиология и патогенез
Точная причина и механизм этого заболевания в настоящее время неясны. Предполагается, что во время эмбрионального развития меланоциты, мигрирующие из нервного гребня в эпидермис, могут не пройти дермо-эпидермальное соединение и остаться в дерме. Эти незрелые дермальные меланоциты могут позже активироваться ультрафиолетовым (УФ) излучением, радиацией, гормонами и химическими факторами, что приводит к образованию поражений. Кератиноциты при воздействии УФ-излучения выделяют эндотелин-1 и гранулоцитарно-макрофагальный колониестимулирующий фактор, которые могут ускорить меланогенез. Мидзусима также считает, что незрелые меланоциты могут активироваться позже даже без какой-либо стимуляции. Исследования показывают, что генетическая восприимчивость и факторы риска окружающей среды (такие как использование вредной косметики и воздействие УФ-излучения) также играют важную роль в патогенезе этого заболевания. У 20,9% - 25% пациентов есть семейный анамнез этого заболевания. Отечественные ученые, включая Хэ Ли, показали, что дермальные меланоциты у пациентов с CADM экспрессируют рецепторы андрогенов, хотя уровень андрогенов в сыворотке крови остается нормальным.
II.Клиническая картина
Это приобретенное заболевание, которое поражает лицо, преимущественно скуловую область около наружного нижнего века. Иногда оно может появляться на веках, крыльях носа и лбу. Очаги поражения представляют собой серо-коричневые, черно-серые или сине-коричневые пигментированные пятна диаметром 1-5 мм, круглые, овальные или неправильной формы, с четко очерченными границами. Количество поражений варьируется от нескольких до нескольких десятков, в среднем от 10 до 20, и они обычно двусторонне симметричны. Глаза и слизистая оболочка полости рта не поражаются, и состояние часто сосуществует с мелазмой. Пациенты не испытывают никаких субъективных симптомов.
III. Гистопатологические характеристики
Эпидермис выглядит нормальным, основные изменения наблюдаются в верхней дерме, особенно в нижнем сосочковом слое. Присутствуют разбросанные мелкие веретенообразные меланоциты, выровненные параллельно коллагеновым волокнам, и они положительны при окрашивании допа. В остальном структура дермы нормальная. Электронная микроскопия выявляет многочисленные меланосомы различных размеров на разных стадиях развития внутри меланоцитов.
IV. Диагностика и дифференциальная диагностика
Диагноз обычно ставится на основании клинической картины, но ее необходимо дифференцировать от следующих состояний:
1. Невус Ота Невус Ота обычно проявляется односторонним распространением вдоль глазной и верхнечелюстной ветвей тройничного нерва с ранним началом, обычно при рождении или до 2 лет. Поражения представляют собой сливающиеся пигментированные пятна, часто сопровождающиеся поражением глаз и слизистой оболочки полости рта. Гистопатологические различия включают больше меланоцитов, рассеянных по всей дерме без выравнивания с коллагеновыми волокнами, в отличие от CADM.
2. Веснушки (Ephelides) Веснушки появляются в более раннем возрасте, они меньше, светлее по цвету (желто-коричневые) и демонстрируют сезонные колебания, становясь более выраженными летом. Гистопатологически веснушки показывают повышенное содержание меланина в базальном слое эпидермиса без увеличения количества меланоцитов.
3. Мелазма Мелазма преимущественно поражает щеки, скуловую область, лоб и верхнюю губу, при этом поражения сливаются в более крупные пятна от светлого до темно-коричневого цвета, которые усиливаются летом. В отличие от CADM, мелазма не затрагивает веки и имеет другой гистопатологический профиль.
V. Лечение
Учитывая аномальное распределение пигмента в дерме, предпочтительнее использовать лазер с модуляцией добротности:
1. Рубиновый лазер с модуляцией добротности (694 нм) Длина волны 694 нм, ширина импульса 20-40 нс.
Этапы лазерного лечения:
Уход перед процедурой:
- Если в области поражения имеются сопутствующие солнечные пятна или мелазма, в первую очередь лечите их, чтобы снизить риск поствоспалительной гиперпигментации и предотвратить обострение с помощью лазерной стимуляции.
- Контролируйте любые воспаления на лице, чтобы снизить вероятность возникновения гиперпигментации после процедуры.
Процедура:
- Очистите лицо аналогично подготовке к лечению невуса Ота.
- При необходимости используйте поверхностную или общую анестезию. Для небольших поражений анестезия может не потребоваться, но для более крупных или чувствительных участков можно использовать топическую или местную анестезию.
- Во время лечения защищайте глаза специальными очками или роговичными щитками.
- Используйте плотность энергии 5–8 Дж/см², слегка перекрывая лазерные пятна и обрабатывая все пигментированные участки, не пропуская более светлые или мелкие пятна.
Уход после лечения:
- Контролируйте воспаление после лечения и проводите обучение пациентов по предотвращению изменений пигментации.
- Следите за поствоспалительной гиперпигментацией, которая может пройти через шесть месяцев или дольше. Объясните пациентам важность терпения и соблюдения последующих процедур.
2. Александритовый лазер с модуляцией добротности (755 нм) Александритовый лазер с длиной волны 755 нм вызывает минимальную боль и обычно не требует анестезии. Места обработки могут иметь легкую припухлость, которая проходит в течение 24 часов. Раннее лечение дает лучшие результаты из-за лучшего поглощения и меньшего количества пигментных гранул у молодых пациентов.
Раннее вмешательство и соответствующее лазерное лечение имеют решающее значение для эффективного управления CADM. Состояние, хотя и доброкачественное, может иметь значительные косметические последствия, особенно для затронутых лиц. Глубокое понимание этиологии, клинической картины и вариантов лечения гарантирует оптимальные результаты для пациента.

 Ciellulu Laser - Поставщик машин для ухода за лицом
Ciellulu Laser - Поставщик машин для ухода за лицом